Ulkus buruli adalah penyakit tropis menular kronis yang disebabkan oleh bakteri Mycobacterium ulcerans. Ini adalah penyakit endemik, yaitu ditemukan di antara penduduk yang tinggal di daerah tertentu. Penyakit ini menyerang kulit, jaringan subkutan, otot dan tulang dan dapat menyebabkan kecacatan yang parah, seringkali seumur hidup.
Ulserasi burula adalah penyakit yang khas pada iklim tropis dan subtropis dan terjadi terutama di Afrika, Asia Tenggara, Amerika Selatan dan Australia. Setelah tuberkulosis dan kusta merupakan mikobakteriosis tersering ketiga di dunia, sehingga dapat dilihat bahwa masalah ini tidak jarang terjadi. Selain itu, pada tahun 2015 WHO mencatat beberapa ribu kasus di lebih dari selusin negara baru, namun diumumkan bahwa jumlah kasus telah menurun dalam beberapa tahun terakhir. Perlu disebutkan bahwa ulkus Burula dalam banyak kasus didiagnosis pada anak-anak sebelum usia 15 tahun. Namun, kecenderungan jenis kelamin terhadap penyakit tersebut tidak terungkap.
Ulkus Burula: penyebab
Mycobacterium ulcerans menyebabkan infeksi dengan mekanisme yang tidak diketahui sejauh ini. Ada laporan bahwa penyakit ini terjadi akibat superinfeksi luka kulit. Beberapa orang percaya bahwa bakteri dapat disebarkan oleh kutu busuk ke hewan. Namun, ini hanya hipotesis, karena penelitian sedang berlangsung untuk menjelaskan patogenesis terperinci.
Ulkus buruli - gejala dan perjalanan klinis
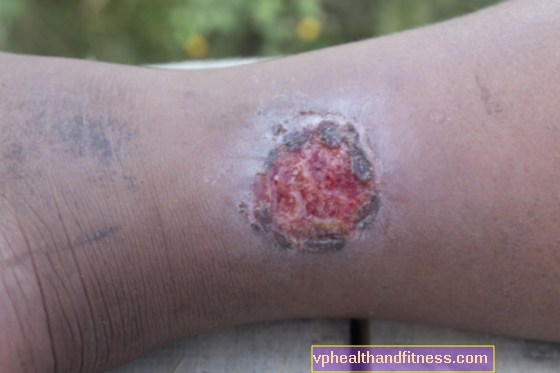
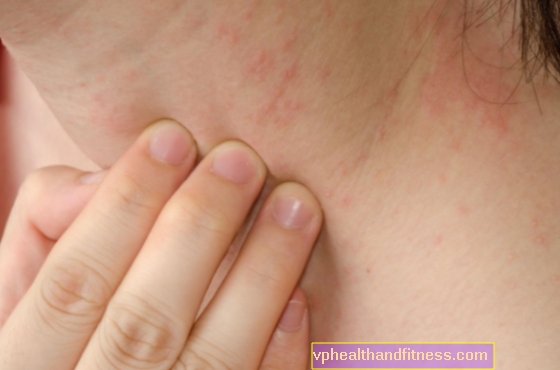
Perjalanan penyakit mungkin berbeda untuk setiap daerah endemik, tetapi gambaran klinis dari ulkus Buruli memiliki beberapa ciri khas yang dapat dilihat pada masing-masing daerah tersebut. Penyakit ini awalnya bermanifestasi sebagai benjolan tanpa rasa sakit, plak atau lekukan yang muncul di ekstremitas (sedikit lebih sering pada tungkai bawah daripada tungkai atas), meluncur ke kulit dan mungkin dengan sedikit pembengkakan. Seiring waktu, lesi menjadi ulserasi yang lebih dalam dan lebih dalam, yang secara bertahap menyebabkan nekrosis pada kulit, jaringan subkutan, dan jaringan lunak. Ulkus dibatasi oleh tepi yang rata dan menonjol.
Menurut WHO, maag Burula terbagi menjadi 3 kategori. Yang pertama adalah ketika hanya sedikit perubahan yang terlihat pada kulit, yang tidak merusak lapisan. Jika pengobatan yang tepat tidak diterapkan sejak awal, setelah sekitar 4 minggu, tahap kedua akan berkembang, yang meliputi nodul ulserasi dan non-ulserasi, yang dapat disertai dengan pembengkakan. Kategori ketiga, yang paling berbahaya, meliputi radang tulang, otot, persendian, dan semua perubahan merusak di dalamnya.
Di lebih dari 70% kasus, penyakit ini didiagnosis pada tahap ulkus.
Luka membutuhkan waktu berbulan-bulan untuk sembuh, dan prosesnya sering kali melibatkan pembentukan keloid. Paling sering, penyakit ini memiliki konsekuensi permanen dalam bentuk kontraktur otot, deformasi sendi, atau bahkan seluruh anggota tubuh. Tampaknya kerusakan jaringan yang serius seperti itu menyebabkan respons sistemik organisme. Namun, bakteri yang bertanggung jawab untuk pembentukannya menghasilkan zat yang disebut mycolactone. Toksin ini menyebabkan imunosupresi lokal, yaitu sel-sel yang seharusnya melindungi tubuh manusia dari patogen menjadi tidak aktif, dan oleh karena itu tidak dapat berpartisipasi dalam proses yang bertanggung jawab atas pembentukan nyeri atau demam.
Baca juga: AMEBOSIS (Amoebiasis) - Penyakit Tropis Penyakit Chagas - Penyebab, Gejala, Pengobatan Malaria - Penyakit Tropis yang Mematikan. Seberapa banyak yang Anda ketahui tentang demam?Bagaimana cara mengenali ulkus Burula?
Dalam sebagian besar kasus, dokter berpengalaman di daerah endemik dapat mendiagnosis ulkus Burula berdasarkan gambaran klinis. Ada empat metode laboratorium yang tersedia untuk mendiagnosis penyakit. Tes yang paling sering digunakan adalah tes PCR, yang memungkinkan deteksi DNA bakteri dalam sampel yang diuji. Selain itu, ulserasi burula dapat diidentifikasi dengan kultur sel, pemeriksaan histopatologi atau analisis langsung bahan biologis di bawah mikroskop. Saat ini, pekerjaan sedang dilakukan untuk memperkenalkan metode modern yang membantu dalam diagnosis penyakit. Itu bergantung pada tes yang mendeteksi mycolactone yang disebutkan di atas dalam bahan yang dikumpulkan dari pasien. Pemeriksaan ini lebih sensitif daripada pemeriksaan mikroskopis, dan karena kesederhanaannya, pemeriksaan ini dapat digunakan secara luas di area di mana diagnosis yang lebih kompleks tidak tersedia.
Ulkus buruli: dari apa sih harus dibedakan?
Bergantung pada usia pasien, luasnya lesi, garis lintang lokasinya, dan penyakit yang menyertainya, berbagai penyakit harus disingkirkan secara bertahap, yang mungkin menyerupai ulkus Burula. Lesi nodular awal mungkin menyerupai, tetapi tidak terbatas pada, bisul, lipoma, lesi jamur, atau infeksi kulit atau jaringan subkutan lainnya.
Di Australia, lesi papiler dapat mengindikasikan gigitan berbagai serangga yang khas di daerah tersebut.
Pembengkakan yang muncul pada ulkus Burula dapat menyerupai selulitis, infeksi bakteri pada kulit dan jaringan subkutan di mana, tidak seperti penyakit yang dimaksud, pasien mengeluh nyeri dan demam tinggi.
Pada pasien yang lebih tua dengan riwayat ulserasi pada tungkai bawah, harus dibedakan dari, antara lain, perubahan dalam perjalanan insufisiensi vena kronis atau, misalnya, dari perubahan iskemik yang disebabkan oleh aterosklerosis atau diabetes.
Di daerah dengan iklim tropis, penting untuk diingat tentang lesi kulit yang muncul dalam perjalanan leishmaniasis kutaneus, onchocercosis atau tukak lunak yang disebabkan oleh Haemophilus ducreyi.
Riwayat medis yang dikumpulkan dengan benar memainkan peran yang sangat penting dalam diagnosis ulkus Burula. Sekalipun kita berada di daerah yang tidak endemik entitas penyakit ini, kita harus ingat bahwa saat ini banyak orang yang memutuskan untuk bepergian ke belahan dunia yang paling terpencil, di mana dimungkinkan untuk "menangkap" banyak penyakit yang tidak ditemukan di tanah air kita.
Ulkus Burula: pengobatan dan prognosis
Dalam pengobatan ulkus burula, peran terpenting adalah mendiagnosis penyakit secepat mungkin dan menerapkan terapi yang tepat sesegera mungkin. Penyakit ini berkembang secara bertahap, dan Anda harus melakukan apa saja untuk menghindari komplikasi paling serius yang dapat menyebabkan kecacatan permanen.
Rekomendasi saat ini didasarkan pada kombinasi antibiotik rifampisin dan streptomisin selama delapan minggu. Perawatan ini harus dilakukan sebelum perawatan bedah. Durasi pengobatan dan jenis antibiotik untuk semua pasien sama, apa pun stadium penyakitnya. Hanya untuk wanita hamil dianjurkan untuk beralih dari streptomisin ke klaritromisin.
Perawatan bedah terkadang diperlukan, yang terutama melibatkan pengangkatan jaringan mati dan mengobati semua luka. Beberapa pasien terkadang memerlukan rehabilitasi yang sesuai, yang sayangnya tidak mungkin dilakukan di beberapa bagian dunia.
Penyakit ini, terlepas dari kenyataan bahwa terkadang dapat menyebabkan kerusakan permanen pada tubuh, jarang mengancam nyawa. Ulserasi burula mungkin lebih agresif pada pasien yang terinfeksi HIV dan efek pengobatan mungkin tidak memuaskan seperti pada individu yang imunokompeten.
Patut diketahuiApakah ada profilaksis yang dapat mencegah Burula mengalami ulserasi?
Sampai jalur yang tepat dari penularan bakteri yang menyebabkan ulkus Burula diketahui, profilaksis yang tepat tidak dapat diterapkan. Vaksin BCG telah dilaporkan memberikan kekebalan jangka pendek terhadap mikobakteri patogen, tetapi penggunaan rutin vaksin ini untuk mencegah ulkus Buruli belum terbukti efektif. Satu-satunya cara adalah dengan aktif mengamati dan mendidik penduduk daerah endemis Mycobacterium ulceransserta diagnosis cepat dan verifikasi semua perubahan mencurigakan yang muncul di kulit.
Artikel yang direkomendasikan:
TRAVEL MEDICINE doctor - temui dokter sebelum pergi ke daerah tropis